Hematologi adalah bidang studi kesehatan yang mempelajari tentang darah dan gangguan
darah yang terjadi. Beberapa penyakit yang masuk kedalam bidang hematologi
adalah anemia, gangguan pembekuan darah, penyakit infeksi, hemofilia dan
leukemia. Dalam hematologi, diketahui gangguan bahwa biasanya terjadi karena
adanya penyakit, efek samping obat-obatan, dan kekurangan nutrisi tertentu
dalam asupan makanan sehari-hari.
Hemostasis merupakan pristiwa penghentian perdarahan akibat
putusnya atau robeknya pembuluh darah, sedangkan thrombosis terjadi ketika
endothelium yang melapisi pembuluh darah rusak atau hilang. Proses ini mencakup
pembekuan darah (koagulasi) dan melibatkan pembuluh darah, agregasi trombosit
serta protein plasma baik yang menyebabkan pembekuan maupun yang melarutkan
bekuan. Homeostasis dan pembekuan > reaksi pengendalian perdarahan > pembekuan
trombosit dan fibrin pada tempat cedera Pada saat cedera, ada 3 proses Vasokonstriksi
sementara, Reaksi trombosit (adhesi, pelepasan, agregasi), Pengaktifan faktor beku
darah.
PEMBEKUAN DARAH
Pembekuan adalah
esensial, bagian perlindungan hemostatis yang mencegah kehilanggan darah bila
suatu pembuluh darah rusak. Hemostatis mengacu pada penghentian perdarahan.
Pembekuan adalah kemampuan darah untuk berubah dari cair menjadi masa semi
padat. Pembekuan ini melibatkan perubahan fibrinogen, makrofag yang dapat larut
yang terdiri dari rantai-rantai polipeptida, menjadi monomer fibrin dengan
kerja trombin enzim proteolitik.
Hemostatis, berhentinya perdarahan atau berlangsungnya sirkulasi darah, sering dibagi menjadi empat kejadian utama :
1. Vasokonstriksi
2. Pembekuan plak trombosit hemostatik
3. Koagulasi darah Pembentukan bekuan, interaksi antara keempatnya penting untuk hemostatis normal.
Mekanisme Pembekuan Darah
Mekanisme atau proses pembekuan darah terjadi dalam rangkaian interaksi kimiawi yang cukup kompleks yaitu sebagai berikut :
1. Pembuluh darah menyempit
Ketika tubuh terluka dan mengeluarkan darah, artinya telah terjadi kerusakan pembuluh darah. Nah, saat itu juga pembuluh darah akan mengejang, sehingga terjadi vasokonstriksi atau penyempitan pembuluh darah.
2. Sumbatan dari trombosit terbentuk
Pada bagian pembuluh darah yang rusak, trombosit akan segera menempel dan membentuk sumbatan agar tidak banyak darah yang keluar. Agar proses pembentukan sumbatan dapat dilanjutkan ke tahap berikutnya, trombosit akan menghasilkan zat kimia tertentu untuk mengundang trombosit-trombosit lainnya.
3. Faktor koagulasi membentuk bekuan darah
Di saat yang bersamaan, faktor-faktor koagulasi atau pembekuan akan membentuk reaksi yang disebut dengan kaskade koagulasi. Pada kaskade koagulasi, faktor pembekuan fibrinogen akan diubah menjadi benang-benang halus yang disebut dengan fibrin. Benang-benang fibrin ini akan bergabung dengan trombosit untuk memperkuat sumbatan.
4. Proses pembekuan darah berhenti
Agar pembekuan darah tidak terjadi secara berlebihan, faktor-faktor
koagulasi akan berhenti bekerja dan trombosit diambil kembali oleh darah.
Setelah luka berangsur-angsur membaik, benang fibrin yang sebelumnya terbentuk
pun akan hancur, sehingga tidak ada lagi sumbatan pada luka.
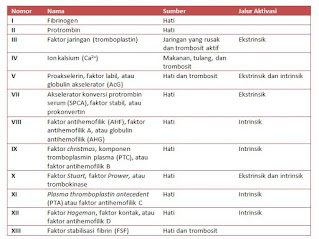
Dalam kaskade koagulasi, bahan kimia yang disebut faktor pembekuan
atau faktor koagulasi yang memicu reaksi cepat yang mengaktifkan lebih banyak
faktor koagulasi. Prosesnya rumit, tetapi dimulai disepajang dua jalur dasar
yaitu jalur ekstrinsik, yang biasanya dipicu oleh trauma jaringan dan jalur
intrinsik, yang dimulai dalam aliran darah dan dipicu oleh kerusakan internal
pada dinding pembuluh darah. Keduanya bergabung menjadi jalur ketiga, disebut
sebagai jalur umum. Ketiga jalur tergantung pada 12 faktor pembekuan yang
diketahui, termasuk Ca 2+ dan vitamin K. Faktor pembekuan
disekresikan terutama oleh hati dan trombosit. Hati membutuhkan vitamin K agak
tidak biasa diantara vitamin karena tidak hanya dikomsumsi dalam makan tetapi
juga disintesis oleh bakteri yang berada diusus besar. Ion kalsium, yang dianggap
sebagai faktor yang berasal dari
makanan dan dari kerusakan tulang.
Beberapa bukti terbaru menunjukkan bahwa aktivasi berbagai faktor prmbrkuan
terjadi pada lokasi reseptor spesifik pada pembekuan trombosit.
Gangguan Pembekuan Darah
Salah satu faktor pembekuan darah yang kurang dapat menggangu
pembekuan darah. Hal ini dapat disebabkan defisiensi faktor pembekuan secara
genetik, supresi komponen pembekuan atau konsumsi komponen pembekuan.
ANTIKOAGULAN
Antikoagulan adalah zat bekerja melawan koagulasi. Beberapa
antikoagulan plasma yang bersirkulasi berperan dalam membatasi proses koagulasi
pada daerah cedera dan memulihkan kondisi darah yang normal dan bebas gumpalan.
Minsalanya sekelompok protein yang secara kolektif disebut sebagai sebagai
sistem protein C menonaktifkan faktor pembekuan yang terlibat dalam jalur
instrinsik. TFPI (penghambat jalur faktor jaringan) menghambat konversi
faktor VII yang tidak aktif mrnjadi
bentuk aktif dijalur ekstrinsik. Anitrombin menonaktifkan fakto X dan menentang
konversi protombin (faktor II) menjadi trombin dijalur yang sama. Basofil
melepaskan heparin, antikoagulan aksi singkat yang juga menentang protombin.
Heparin juga ditemukan pada permukaan sel yang mealpisi pembuluh darah. Bentuk
farmasi heparin sering diberikan secara terapeutik, minsalnya pada pasien bedah
yang berisiko mengalami pembekuan darah.
Antikoagulan dipakai untuk menghambat pembentukan bekuan darah.
Tidak seperti trombolitik, obat ini tidak melarutkan bekuan yang sudah ada
tetapi bekerja sebagai pencegahan pembentukan bekuan baru. Antikoagulan dipakai
pada pasien yang memiliki gangguan
pembuluh darah arteri dan vena yang membuat mereka berisiko tinggi untuk
pembentukan bekuan darah. Gangguan pada vena mencangkup trombosis vena dalam
dan emboli paru dan gangguan arteri mencangkup trombosis koronaria (infrak
miokardium), adanya katup jantung buatan dan serangan pembuluh darah otak.
Untuk gangguan arteri, antipletelet seperti aspirin, dipiridamol (persatine)
dan sulfinpirazo (auturane) dianggap sebagai obat pilihan.
Faktor Antikoagulan Dalam Darah
Normal
Antikoagukan menghambat pembekuan dan penting dalam mempertahan kan
cairan darah. Suatu antikoagulan dapat dipertimbangkan sebagai suatu faktor
yang mencegah pembekuan darah. Faktor-faktor yang membantu dan mencegah
pembekuan darah meliputi lapisan endotel halus pembuluh darah, aliran darah
cepat melalui suatu area, protein muatan negatif pada permukaan endotel dan
substansi antikoagulan dalam darah.
Heparin
antikoagulan yang diberiakan peroral atau suntiakan (subkutan atau
intravena). Heparin merupakan substansi alami yang berasal dari hati yang
berfungsi untuk mencegah pembentukan bekuan. Mula-mula dipakai dalam
tranfusi darah untuk pembentukan bekuan
darah. Heparin dipakai pada bedah jantung terbuka untuk mencegah pembekuan
darah. Karena heparin tidak diabsorbsi denagan baik dari saluran cerna, obat
ini diberiakn secara subkutan untuk pencegahan atau intravena untuk mengobati
trombosis akut.
Antikoagulan oral
kelompok kumarin dari antikoagulan oral terdiri dari warfarin dan
dikumarin , warparin merupan kumaran yang paling banyak diguankan. Antikoagulan
menghambat sintesis vitamin K pada hati, sehingga mempengaruhi faktor-faktor
pembekuan II, VII, IX dan X. Obat ini dipakai terutama dalam mencegah keadaan tromboembolik,
seperti emoli paru-paru dan pembentukan emoli akibat fibrilasi atrial.
Antikoagulan oral memperpanjang masa pembekuan dan dipantau dengan masa
protombin. Farmakologi warfarin secara umum bekerja sebagai penghambat faktor
koagulasi tergantung vitamin K seperti faktor II, VII, IX, X, dan antikoagulan
protein C dan S.
Farmakodinamik
Efek antikoagulan dari warfarin berasal dari inhibisi interkonversi
siklik vitamin K di liver. Bentuk vitamin K yang tereduksi dibutuhkan untuk
karboksilasi faktor II, VII, IX, dan X sehingga faktor-faktor koagulasi ini
menjadi bentuk aktif. Maka, tanpa vitamin K tereduksi, faktor-faktor di atas
tidak dapat berfungsi sebagai faktor koagulan. Warfarin mengintervensi konversi
vitamin K menjadi bentuk yang tereduksi, sehingga warfarin secara tidak
langsung mengurangi jumlah faktor-faktor koagulasi tersebut. Dosis terapeutik
warfarin mengurangi jumlah faktor koagulan bentuk aktif tergantung vitamin K
yang diproduksi oleh liver mencapai hingga 30%-50%.
Farmakokinetik
Aspek farmakokinetik warfarin terdiri dari aspek absorpsi, distribusi, metabolism, dan eliminasinya.
- Absorpsi, Warfarin diabsorpsi melalui rute oral dan membutuhkan waktu 4 jam untuk mencapai konsentrasi puncak. Warfarin di absorpsi secara cepat dan komplit. Efek antikoagulasi terjadi dalam 24 jam hingga 72 jam setelah administrasi, waktu puncak efek terapeutik terlihat dalam 5-7 hari setelah terapi inisiasi. Namun, hasil INR sudah ditemukan meningkat dalam 36-72 jam setelah terapi inisiasi. Hal ini terjadi pada terapi inisiasi serta perubahan dosis warfarin karena masih bervariasinya waktu paruh faktor koagulasi yang beredar dalam sirkulasi darah. Durasi satu dosis warfarin dapat bertahan hingga 2-5 hari.
- Distribusi, Volume distribusi warfarin adalah 0,14 liter/kg. Warfarin tidak didistribusikan ke dalam air susu. Protein binding 99%.
- Metabolisme, Warfarin terdiri dari isomer S dan R yang dimetabolisme di liver oleh enzim mikrosomal hepatik (sitokrom P-450) menjadi metabolit inaktif terhidroksilasi dan metabolit tereduksi. Isomer S memiliki potensi efek yang lebih tinggi dari isomer R. Isomer S dimetabolisme oleh enzim CYP2C9 dan isomer R dimetabolisme oleh CYP1A2. Metabolit ini diekskresikan melalui urine, dan dalam jumlah sedikit diekskresikan melalui cairan empedu.
- Eliminasi, Ekskresi warfarin paling utama lewat urine oleh filtrasi glomerular dalam bentuk metabolit (92%) dan hanya sedikit yang dieksresikan dalam bentuk tidak diubah. Waktu paruh warfarin efektif berkisar 20-60 jam, dengan rata-rata 40 jam.
Resistensi
Resistensi warfarin dibedakan menjadi 2 jenis: inkomplit dan komplit.
1. Resistensi Inkomplit
Pasien resistensi inkomplit hanya dapat mencapai efek terapeutik warfarin dengan pemberian dosis tinggi. Hal ini dipengaruhi oleh variasi genetik VKORC1, di mana beberapa jenis enzim ini memiliki kemampuan yang lebih rendah untuk berikatan dengan warfarin. Berkurangnya enzim VKORC1 yang berikatan dengan warfarin menyebabkan resistensi inkomplit dan dibutuhkan dosis yang lebih tinggi agar dapat menginhibisi VKORC1 untuk mencapai efek terapeutik.
2. Resistensi Komplit
Apabila warfarin tidak dapat berikatan sama sekali dengan VKORC1,
kejadian ini disebut dengan resistensi komplit. Individu dengan resistensi
komplit tidak akan merespons dengan warfarin meskipun sudah diberikan dosis
tinggi.
PERTANYAAN
1. Kenapa pada pasien yang sedang melakukan operasi bedah beresiko lebih cepat menagalami pembekuan darah bagaimana mekasime yang terjadi ?
2. Bagaimana aktivitas antikoagulan warparin dapat diperkuat oleh obat aspirin?
3. Apakah pengguna dari obat antikagulan warparin dapat menghambat metabolisme obat lain ketika dikomsusi secara bersmaan?
4. Kenapa heparin tidak diabsorbsi dengan baik pada salauran cerna?
DAFTAR PUSTAKA
Doda, D. V. D.,
H.Polii. S. R. Marunduh dan I. M. Sapulete. 2020. Fisiologi Sistem
Hematologi. Deepublish, Yogyakarta.
Kee, J.L dan E.
R. Hayes. 1996. Farmakologi : Pendekatan Proses Keperawatan. EGC,
Jakarta.
Tambayong, J.
2000. Patofisiologi Untuk Keperawatan. EGC, Jakarta.